Рак, вероятно, никогда не превратится в полностью излечимую болезнь. Но категорию смертельных он начинает покидать уже сегодня. Последние достижения в этой области были представлены ведущими экспертами на международном конгрессе ESMO, который прошёл этой осенью в Копенгагене, а мы обратили своё внимание на один из значимых прорывов последних лет — иммунотерапию. О которой многие слышали, но толком никто ничего не знает.
Онкологические заболевания остаются одной из главных угроз здоровью и стабильно держатся в пятёрке самых распространённых причин человеческой смертности (по данным ВОЗ). Статистика неумолима: на протяжении жизни у каждого четвертого из нас будет выявлено злокачественное новообразование. Это значит, что рано или поздно с раком столкнётся буквально каждый: если не на личном примере, то через кого-то в своём ближайшем окружении. Однако мировые эксперты уверены: однажды рак перестанет звучать как смертный приговор и перейдёт в категорию болезней, с которыми человек может жить не меньше, чем без них. И этот день всё ближе — более того, в ряде случаев такого успеха удаётся добиться уже сегодня.
Значительные достижения в онкологии очевидны, даже если просто оглянуться на пару десятилетий назад. За период с 1991 по 2010 год показатели смертности от злокачественных новообразований снизились в целом на 20%. Этим мы обязаны успехам по всем основным фронтам. Которые — в примерном приближении — известны каждому: хирургическое вмешательство, лучевая терапия и лекарственное лечение (последнее объединяет в себе группу различных методов). Как правило, для эффективного лечения требуется комплекс разных форм воздействия.
Конференции European Society for Medical Oncology (Европейского общество медицинской онкологии) неизменно собирают огромное количество специалистов мирового уровня. Буквально на днях, в середине декабря, азиатский конгресс ESMO примет Сингапур.
Хирургия и лучевая терапия подразумевают непосредственное воздействие на локализованную опухоль. Несмотря на значительный прогресс и впечатляющие новшества (вроде робот-ассистированной хирургии), в настоящий момент в этих областях вряд ли возможны неожиданные большие прорывы. И, главное, эти методы хорошо работают только в тех случаях, когда опухоль ещё не дала метастазов — то есть далеко не всегда.
Лекарства против рака?
Поэтому основные «бои» за новые достижения сегодня разворачиваются в сфере лекарственной терапии. Доктор Рой Бейнс, старший вице-президент по клиническим разработкам компании MSD, так комментирует сложившуюся ситуацию: «В области разработки противоопухолевых препаратов мы вступаем в фазу чрезвычайно интенсивного развития. В онкологии сейчас появляется больше новых препаратов, нежели в какой-либо другой терапевтической области. Очевидно, что рак — очень "горячая" тема для всех, кто занимается разработкой лекарств. В этой области сейчас представлены все крупнейшие фармацевтические концерны и много более мелких игроков. И наши знания преумножаются чрезвычайно быстро. Если рассматривать конкретно иммунотерапию, я могу сказать, что не проходит и дня без обнаружения какого-то нового факта, заслуживающего внимания».
Главное преимущество любого лекарственного лечения в онкологии — системный подход. Это значит, что оно может воздействовать на все раковые клетки в организме, независимо от их локализации. При этом характер воздействия может быть разным. Традиционно под лекарственными методами борьбы с раком подразумевается в первую очередь химиотерапия, оказывающая на опухолевые клетки деструктивное воздействие. То есть «химия» подходит к проблеме злокачественных новообразований с той же стороны, что и хирургия с радиотерапией: имеется опухоль — нужно её уничтожить. Однако сегодня это уже не единственно возможный взгляд на проблему. Иммуноонкология подходит к ней с противоположной стороны — не нападая непосредственно на «врага», а мобилизуя своих «союзников». Это совсем свежее направление, заявившее о себе лишь в последние 15 лет. Но за столь короткий срок удалось добиться значительных успехов.
Историческая справка
Понятие антираковой иммунотерапии было введено в середине 1980-х годов известным американским онкологом и хирургом Стивеном Розенбергом. Одним из первых работающих иммуностимулирующих антираковых средств стал препарат алемтузумаб, работающий против антигена лимфоцитов CD52. Он был окончательно одобрен в 2001 году и предназначался (впрочем, предназначается и сегодня) для борьбы с хроническим лимфолейкозом и онкологическими заболеваниями схожей природы. Всего подобных средств на данный момент не более десяти, новые появляются в лучшем случае раз в 2−3 года, и потому каждое новое становится значимым прорывом. Последними лекарствами для иммунотерапии, одобренными на сегодняшний день, стали пембролизумаб (2014), ниволумаб (2014) и атезолизумаб (2016).
Что такое иммуноонкология?
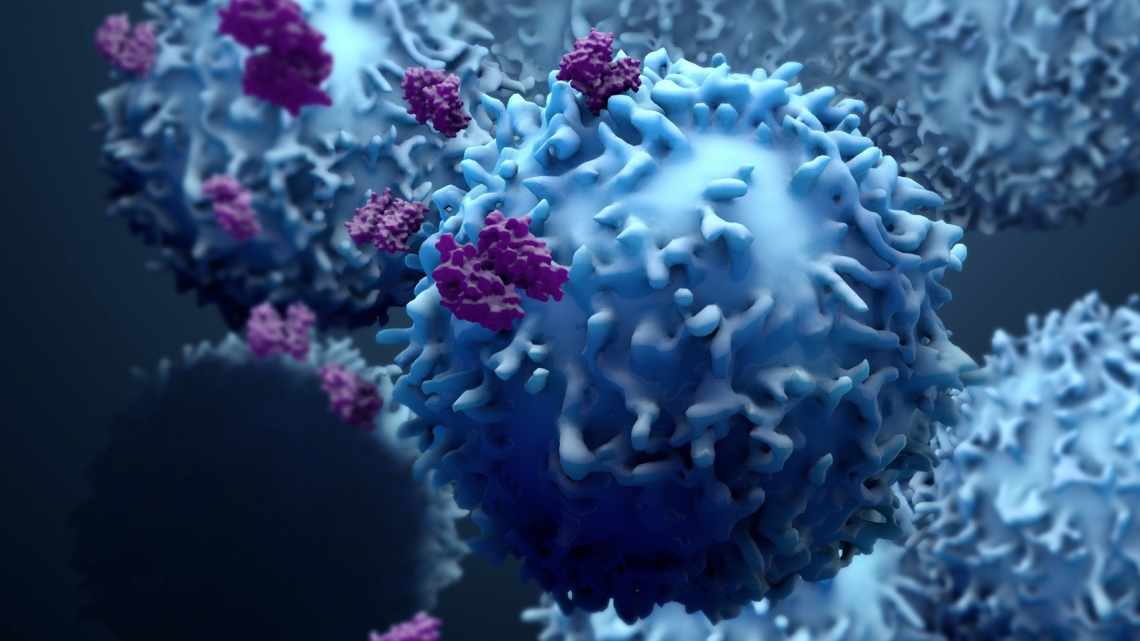
Идея в том, чтобы поднять на борьбу с раком механизм, изначально заложенный в организме, — иммунную систему. Ведь именно она в первую очередь должна защищать своего носителя от различных заболеваний. Отслеживая все вещества, присутствующие в организме в норме, иммунная система реагирует на появление «незваных гостей», бьет тревогу и атакует их. Проблема в том, что ей не так-то просто распознать онкологические клетки как нежелательные и вредоносные. Но ей можно в этом помочь. Иммуноонкологические препараты как раз и призваны усилить естественную способность иммунной системы бороться с опухолью.
«Обычно иммунная система расправляется с собственными повреждёнными клетками организма так же, как с вирусами, — это естественный непрекращающийся процесс, — поясняет Рой Бейнс из MSD. — Однако при этом она не должна действовать против здоровых тканей. Поэтому в иммунной системе заложен комплекс проверочных механизмов, позволяющих быстро "выключить" запущенную иммунную реакцию, чтобы не нанести вреда. Раковые клетки весьма изворотливы: они видят этот механизм блокировки и умело используют его, чтобы ускользнуть от иммунного ответа. Если снять эту блокировку медикаментозно, мы немедленно увидим реакцию организма. Впоследствии, по достижении результата, достаточно отменить приём иммуностимулирующих препаратов и назначить пациенту поддерживающую гормональную терапию».
Противоопухолевый иммунный ответ основан на тех же механизмах, которые работают на уничтожение патогенных микроорганизмов.
Фото
Дендритная клетка, своеобразный «разведчик» иммунной системы, обнаруживает «врага» и распознаёт его за счёт имеющихся у того маркеров — антигенов. Затем она доставляет информацию в лимфатический узел. Поджидающие там T-лимфоциты получают соответствующее «задание» от иммунной системы и отправляются на расправу с нежелательным элементом. Но для того, чтобы они не наломали дров, в T-клетках предусмотрена молекула PD-1 (Programmed death 1 — «молекула запрограмиированной смерти №1»). При её активации T-клетка погибает. В норме это происходит уже после того, как защитная функция выполнена. Однако опухолевые клетки способны провоцировать этот процесс и таким образом ускользать от иммунного ответа.